10月の論文紹介まとめ
医局SNSでは適宜論文紹介を行っております。紹介する論文は、新しい論文で医局員がオモシロイと思ったものです。
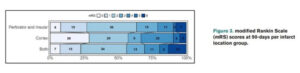
1.Effect of Perforator Territory Infarction on Functional Outcome in Patients With Large Vessel Occlusion.
※詳細は以下のリンク先をクリックしてご覧ください。
https://www.ahajournals.org/doi/10.1161/STROKEAHA.125.05174505/
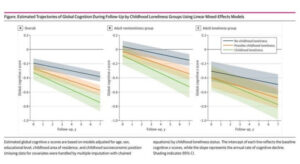
2.Childhood Loneliness and Cognitive Decline and Dementia Risk in Middle-Aged and Older Adults.
※詳細は以下のリンク先をクリックしてご覧ください。
https://pubmed.ncbi.nlm.nih.gov/40938598/
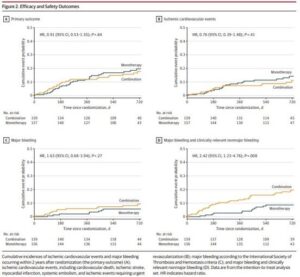
3.Optimal Antithrombotics for Ischemic Stroke and Concurrent Atrial Fibrillation and Atherosclerosis: A Randomized Clinical Trial.
※詳細は以下のリンク先をクリックしてご覧ください。
https://jamanetwork.com/journals/jamaneurology/article-abstract/2839511
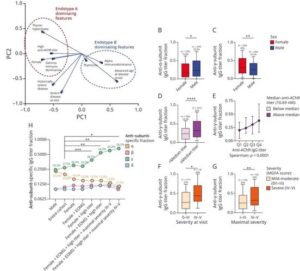
4.Subunit-Specific Immunodominance in Clinically Distinct Populations With AChR+ Myasthenia Gravis.
※詳細は以下のリンク先をクリックしてご覧ください。
https://www.neurology.org/doi/10.1212/WNL.0000000000214150
一覧はこちら